Table des matières
ToggleL’accumulation anormale de liquide dans les poumons représente une urgence médicale absolue. Chaque année, des milliers de personnes sont confrontées à cette condition qui met directement en danger leur respiration.
Cette situation critique se manifeste sous deux formes distinctes. L’œdème pulmonaire voit le liquide s’infiltrer dans les tissus respiratoires. L’épanchement pleural, lui, accumule le fluide entre les membranes protectrices.
Les symptômes apparaissent brutalement : essoufflement intense, toux persistante, sensation d’oppression thoracique. L’oxygénation du corps devient compromise, menaçant gravement la santé des personnes vulnérables.
L’intervention rapide est cruciale ! Les causes sont multiples – insuffisance cardiaque, infections, certaines pathologies. Chaque minute compte pour préserver la vie des patients.
Les traitements modernes offrent aujourd’hui des solutions efficaces. Le drainage du liquide, la stabilisation respiratoire et la prise en charge personnalisée sauvent des vies quotidiennement.
Points clés à retenir
- L’accumulation de liquide dans les poumons est une urgence médicale vitale
- Deux conditions principales : œdème pulmonaire et épanchement pleural
- Symptômes alarmants : essoufflement intense, toux, oppression thoracique
- L’intervention rapide est déterminante pour le pronostic
- Les causes incluent problèmes cardiaques, infections et autres pathologies
- Les traitements modernes permettent un drainage efficace du liquide
- Chaque cas nécessite une approche médicale personnalisée
Comprendre l'eau dans les poumons
Savoir différencier les mécanismes d’accumulation liquidienne pulmonaire peut sauver des vies ! Deux conditions distinctes expliquent cette infiltration anormale.
Définition et différences : œdème pulmonaire vs épanchement pleural
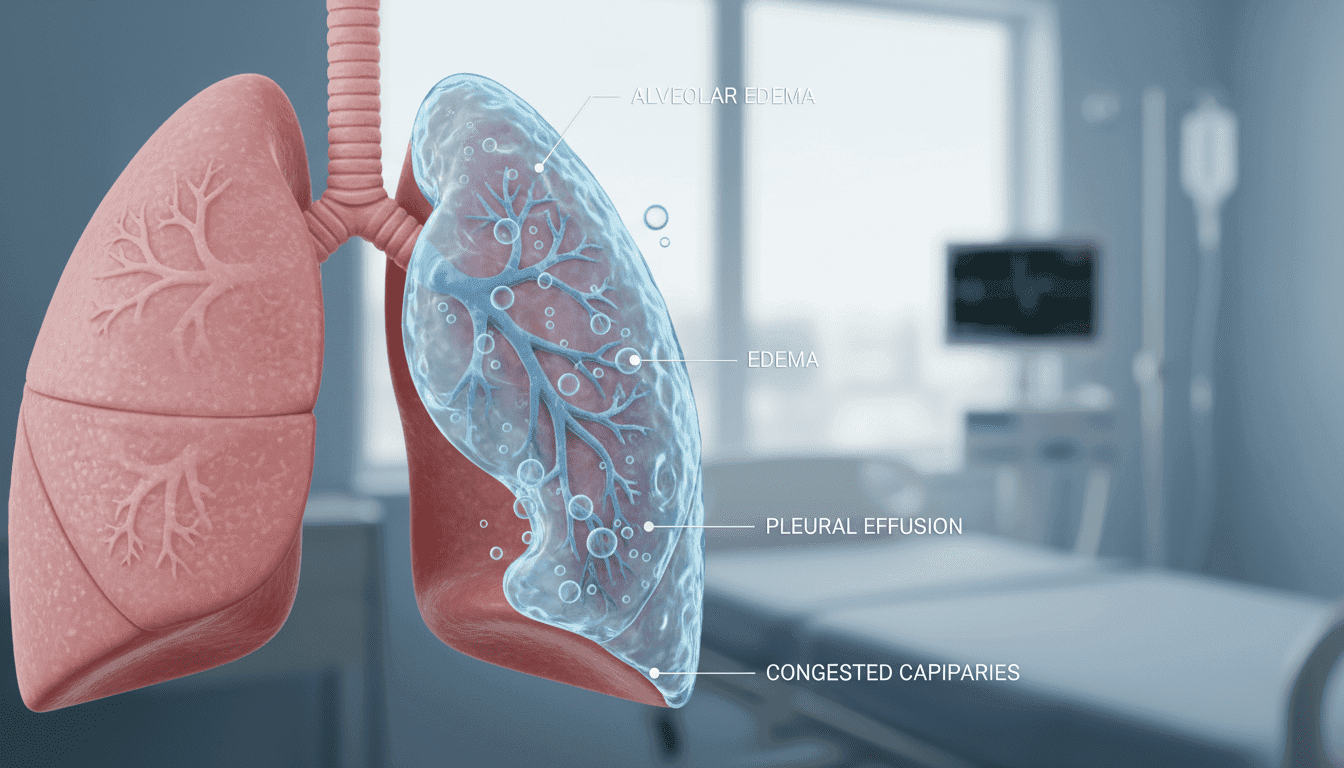
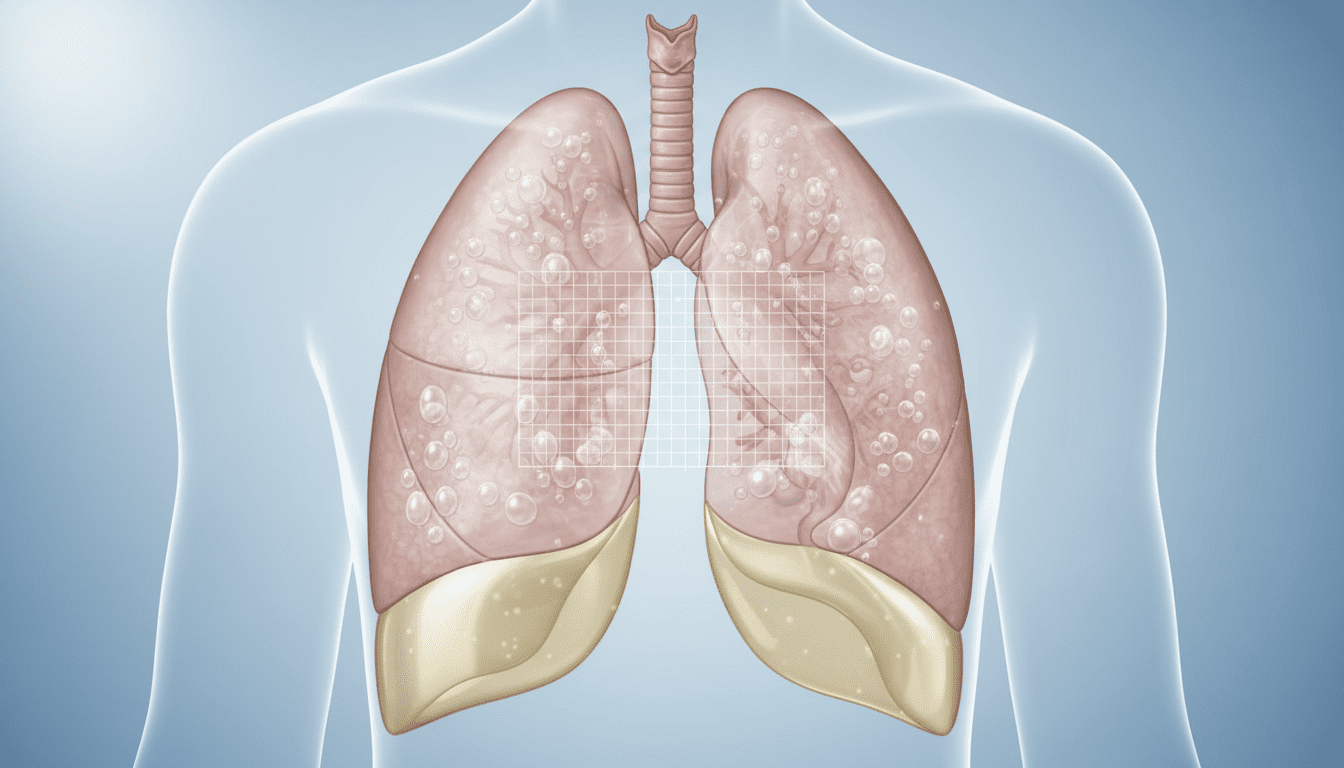
L’œdème pulmonaire se caractérise par la présence de liquide à l’intérieur des alvéoles. Ces minuscules sacs d’air assurent normalement les échanges gazeux vitaux.
L’épanchement pleural désigne une accumulation dans l’espace entre les membranes protectrices. Cette distinction est cruciale pour le traitement !
Mécanismes physiopathologiques
Dans l’œdème, le liquide traverse anormalement la membrane alvéolaire. Il inonde les 100 mètres carrés de surface d’échange.
L’épanchement résulte d’un déséquilibre production/résorption. Les causes incluent défaillance cardiaque ou inflammation sévère.
Comprendre ces processus guide l’intervention médicale urgente. Chaque minute compte pour protéger la fonction respiratoire !
Causes et facteurs de risque
Plusieurs pathologies graves peuvent expliquer cette situation critique respiratoire ! L’identification rapide des causes sous-jacentes devient déterminante pour sauver des vies.
Facteurs cardiaques et vasculaires
L’insuffisance cardiaque représente la principale cause cardiaque. Un cœur affaibli génère une pression excessive dans les vaisseaux pulmonaires.
L’embolie pulmonaire constitue une autre menace vasculaire majeure. Un caillot sanguin obstrue une artère et perturbe gravement la circulation.
Autres causes médicales et infections
Les infections pulmonaires comme la pneumonie provoquent des inflammations destructrices. Les membranes alvéolaires laissent alors fuir le liquide.
Le cancer représente une cause particulièrement préoccupante. Les cellules malignes envahissent l’espace pleural et bloquent le drainage.
Les maladies chroniques du foie et des reins perturbent l’équilibre hydrique. L’organisme entier devient vulnérable à l’accumulation liquidienne.
Même l’altitude extrême peut déclencher cette condition ! Le mal aigu des montagnes rappelle notre fragilité face aux changements brutaux.
Symptômes et signes d'alerte
Reconnaître les signaux d’alarme pulmonaire peut faire la différence entre la vie et la mort ! Les symptômes apparaissent souvent brutalement, créant une détresse immédiate.
Essoufflement et respiration difficile
L’essoufflement intense représente le premier signal d’urgence. La respiration devient soudainement laborieuse, comme si l’air manquait cruellement.
Cette gêne respiratoire s’aggrave en position allongée. Le liquide se redistribue alors, comprimant davantage le poumon et empêchant un sommeil réparateur.
Toux, douleur thoracique et sensations d'oppression
La toux sèche et persistante épuise rapidement l’organisme. Elle signale une irritation constante des voies respiratoires.
Les sensations d’oppression thoracique créent une angoisse supplémentaire. Une pression invisible semble comprimer le cœur et les poumons.
| Symptôme | Intensité | Impact immédiat | Action requise |
|---|---|---|---|
| Essoufflement brutal | Élevée | Détresse respiratoire | Urgence médicale |
| Toux sèche persistante | Modérée à élevée | Épuisement progressif | Consultation rapide |
| Oppression thoracique | Variable | Anxiété importante | Évaluation urgente |
| Fatigue extrême | Croissante | Défaillance générale | Prise en charge immédiate |
La fatigue extrême résulte du manque d’oxygénation tissulaire. L’organisme lutte désespérément pour maintenir les fonctions vitales.
Diagnostic et examens complémentaires
L’identification rapide de la cause sous-jacente nécessite une batterie d’examens complémentaires immédiats ! Le médecin doit agir avec une précision chirurgicale pour établir un diagnostic définitif.
Techniques d'imagerie : radiographie, scanner et échographie
La radiographie pulmonaire constitue souvent le premier examen réalisé en urgence. Elle peut révéler une opacité suspecte mais reste peu sensible pour un diagnostic complet.
Le scanner thoracique offre une visualisation beaucoup plus précise ! Il montre l’accumulation sous forme d’images caractéristiques « en verre dépoli ».
L’échographie représente une technique rapide et non irradiante. Elle détecte même de petites quantités de liquide avec une efficacité remarquable.
Analyses du liquide pleural et tests cliniques
La thoracentèse permet de prélever le liquide accumulé pour analyse en laboratoire. Cette ponction guide directement le traitement !
Deux types de liquide révèlent la cause sous-jacente : le transsudat (clair, pauvre en protéines) et l’exudat (trouble, riche en protéines).
La présence de sang constitue un signe d’alarme souvent associé au cancer. Le pus indique quant à lui une infection grave nécessitant des antibiotiques urgents.
Dans chaque cas, le médecin adapte sa stratégie diagnosticique. Les analyses génétiques modernes permettent aujourd’hui d’identifier précisément le type de pathologie responsable.
Traitements médicaux et interventions
Face à une accumulation liquidienne pulmonaire, les médecins disposent d’un arsenal thérapeutique impressionnant ! L’urgence détermine la stratégie.
En l’absence de symptômes, une surveillance rapprochée suffit souvent. Mais dès que la respiration devient difficile, l’intervention devient immédiate.
Drainage du liquide et procédures invasives
L’évacuation de l’excès de liquide représente la priorité absolue. Plusieurs techniques existent selon la sévérité.
La thoracentèse retire rapidement le fluide par ponction. Ce traitement procure un soulagement spectaculaire en minutes !
Pour les récidives fréquentes, le cathéter tunnellisé permet des drainages à domicile. Une solution durable pour préserver l’autonomie.
Le drain thoracique assure une évacuation continue à l’hôpital. Indispensable après chirurgie ou en cas d’épanchement massif.
La pleurodèse scelle définitivement l’espace pleural. Elle prévient les récidives chez les patients à haut risque.
| Procédure | Durée | Efficacité | Risques principaux |
|---|---|---|---|
| Thoracentèse | 15-30 minutes | Soulagement immédiat | Douleur ponctuelle |
| Cathéter tunnellisé | Installation permanente | Contrôle à long terme | Infection possible |
| Drain thoracique | Plusieurs jours | Évacuation complète | Gêne prolongée |
| Pleurodèse | Définitive | Prévention récidive | Réaction inflammatoire |
Médicaments, bronchodilatateurs et intervention chirurgicale
Les médicaments complètent parfaitement les procédures mécaniques. Chaque cause requiert une approche spécifique.
En cas d’insuffisance cardiaque, les diurétiques éliminent l’excès liquidien. Les vasodilatateurs améliorent la circulation.
Les bronchodilatateurs détendent les voies respiratoires. Ils facilitent le passage de l’air même avec du liquide résiduel.
Les antibiotiques combattent les infections. Les anti-inflammatoires réduisent les dommages membranaires.
L’oxygénothérapie compense la baisse d’oxygénation. Les opioïdes atténuent la sensation d’essoufflement.
Pour les cas complexes d’épanchement pleural lié au cancer, une combinaison de ces traitements s’avère souvent nécessaire. L’approche est toujours personnalisée.
Approches pour traiter l'eau dans les poumons
Deux scénarios distincts guident l’intervention médicale : l’urgence vitale et la prise en charge programmée. Chaque cas exige une réponse adaptée à sa spécificité.
Stratégies de prise en charge personnalisée
Le traitement moderne repose sur une approche sur-mesure. L’origine de l’accumulation détermine la stratégie thérapeutique.
Pour un œdème cardiaque, les diurétiques deviennent prioritaires. Un épanchement cancéreux nécessite une coordination entre oncologues et pneumologues.
La quantité de liquide drainé peut être un indicateur précieux. Elle guide les ajustements du protocole anticancéreux.
Mesures en situation d'urgence
L’œdème pulmonaire aigu représente une menace immédiate. La prise en charge doit être instantanée !
L’oxygène à haut débit et les diurétiques intraveineux s’administrent en priorité. Ils restaurent l’oxygénation vitale.
La ventilation mécanique peut être nécessaire dans les cas graves. L’hospitalisation en soins intensifs s’impose alors absolument.
Chaque minute compte pour éviter l’arrêt cardiaque ou l’arythmie mortelle. La rapidité d’intervention sauve des vies !
Gestion des effets secondaires et suivi
La vigilance post-traitement devient votre meilleure alliée contre les complications ! Chaque intervention comporte des risques spécifiques selon le type de procédure réalisée.
Identification et traitement des effets indésirables
Les symptômes d’alerte doivent être signalés immédiatement à l’équipe médicale. Fièvre soudaine, douleur intense ou rougeur autour du drain exigent une intervention rapide !
L’infection représente le danger principal après pose d’un drain thoracique. Elle peut évoluer vers un empyème, accumulation de pus menaçant gravement la fonction respiratoire.
Le déplacement accidentel d’un cathéter constitue une urgence absolue. Il risque de provoquer un pneumothorax ou compromettre l’évacuation du liquide.
| Effet secondaire | Signes d’alerte | Action immédiate | Prévention |
|---|---|---|---|
| Infection | Fièvre, rougeur locale | Antibiotiques urgents | Hygiène stricte |
| Déplacement de drain | Douleur aiguë, fuite | Réintervention | Fixation sécurisée |
| Réaction aux médicaments | Allergie, déséquilibre | Ajustement du traitement | Surveillance biologique |
| Récidive d’eau poumons | Essoufflement reapparaît | Nouvel examen | Suivi régulier |
Importance d'un suivi médical régulier
Les consultations programmées sauvent des vies ! Elles permettent de détecter les récidives précocément et d’adapter les traitements.
Les patients avec insuffisance cardiaque ou cancer nécessitent une surveillance particulièrement rapprochée. Leur fonction respiratoire reste fragile.
Ce suivi personnalisé préserve la santé à long terme. Il intègre parfois des approches complémentaires comme l’homéopathie pour mieux supporter les traitements.
Ne négligez jamais ces rendez-vous ! Ils constituent votre bouclier contre les complications graves d’eau poumons.
Qualité de vie et pronostic
L’espérance de vie face à l’accumulation liquidienne pulmonaire varie dramatiquement selon la cause sous-jacente ! Votre avenir santé se joue sur deux fronts déterminants.
Facteurs influençant le pronostic à court et long terme
La rapidité d’intervention médicale représente le premier facteur critique. Chaque heure perdue compromet gravement le pronostic !
Les statistiques révèlent des différences cruciales. Un épanchement pleural infectieux offre 70% de survie à 5 ans. Le cancer pulmonaire métastatique réduit ce taux à 5-10% seulement.
L’insuffisance cardiaque responsable d’un œdème pulmonaire présente un pronostic intermédiaire. Seulement 35% des patients survivent au-delà de 5 ans.
Votre état général avant la crise influence directement votre vie future. Les récidives signalent souvent une maladie mal contrôlée.
Conseils pratiques pour améliorer le quotidien
Écoutez vos limites sans culpabiliser ! Fractionnez les activités et accordez-vous des pauses respiratoires régulières.
L’alimentation joue un rôle protecteur crucial. Privilégiez les aliments frais et peu salés pour réduire la rétention liquidienne.
Le mouvement doux entretient la fonction respiratoire. Marche tranquille, étirements et yoga adapté préservent votre bien-être.
Ne restez jamais isolé ! Le soutien social influence directement votre pronostic. Certains patients dépassent largement les statistiques grâce à leur détermination.
Pour approfondir votre compréhension de l’espérance de vie, consultez nos ressources spécialisées. Votre vie mérite une lutte acharnée !
Conclusion
La menace respiratoire que représente l’infiltration liquidienne pulmonaire exige une mobilisation collective immédiate ! Notre vie dépend de la rapidité du diagnostic et de l’efficacité de la prise en charge thérapeutique.
Cette accumulation liquide, qu’elle soit d’origine cardiaque ou infectieuse, compromet gravement la fonction respiratoire. Les progrès médicaux offrent des solutions vitales : drainage du liquide, médicaments ciblés et accompagnement personnalisé.
La vigilance face aux symptômes d’alerte et la consultation rapide constituent les premiers gestes salvateurs. Le suivi médical régulier prévient les récidives et maintient une fonction respiratoire optimale.
Adoptons des mesures pratiques au quotidien pour préserver notre vie ! Mobilisons-nous pour défendre l’accès aux soins respiratoires et protéger les personnes vulnérables face à cette urgence médicale.
FAQ
Quelle est la différence entre un œdème pulmonaire et un épanchement pleural ?
L’œdème pulmonaire est une accumulation de liquide *dans* les alvéoles des *poumons*, souvent liée à une insuffisance cardiaque. L’épanchement pleural, lui, correspond à la présence d’*eau* dans la plèvre, l’enveloppe autour du *poumon*. Leurs causes et *traitements* diffèrent.
Quels sont les principaux symptômes qui doivent alerter ?
L’essoufflement sévère, une *toux* grasse, une *sensation* d’étouffement ou une *douleur* thoracique sont des signes d’urgence. Une *fatigue* extrême et une respiration sifflante peuvent aussi indiquer une *accumulation* anormale de *liquide*.
Comment diagnostique-t-on cette accumulation de liquide ?
Le *diagnostic* repose souvent sur une radiographie thoracique, une échographie ou un scanner. Parfois, une analyse du *liquide* pleural est nécessaire pour identifier la *cause*, comme une *infection* ou un *cancer*.
Quels sont les traitements possibles pour évacuer l’eau des poumons ?
Le *traitement* dépend de la *cause*. Il peut inclure des *médicaments* diurétiques, un *drainage* du liquide (thoracentèse), ou la prise en charge de la *maladie* sous-jacente, comme une *insuffisance cardiaque*.
L’eau dans les poumons peut-elle être mortelle ?
Oui, sans prise en charge rapide, l’œdème pulmonaire aigu peut engager le *pronostic* vital. C’est une urgence médicale absolue. Le *pronostic* dépend de la rapidité de l’intervention et de la *cause* initiale.
Comment améliorer sa qualité de vie après un tel épisode ?
Un suivi médical régulier est crucial. Adapter son alimentation (réduire le sel), surveiller son poids, éviter les efforts intenses et suivre scrupuleusement son *traitement* améliorent significativement le quotidien et la *santé* à long terme.