Table des matières
ToggleEt si une opération du dos, souvent redoutée, était en réalité une véritable libération ? Pour des milliers de personnes, la douleur chronique est un combat quotidien. Quand tous les traitements ont échoué, une solution définitive existe.
Cette intervention chirurgicale majeure consiste à fusionner définitivement plusieurs vertèbres adjacentes. Elle stabilise la colonne vertébrale et élimine la source mécanique de la douleur.
Elle peut être réalisée par différentes voies d’abord, selon la pathologie. C’est une décision lourde, réservée aux cas les plus sévères.
Contrairement à une croyance tenace, la perte de mobilité est très limitée lorsqu’un seul étage est concerné. La zone opérée est déjà très peu mobile avant l’acte chirurgical.
L’objectif est clair : permettre au patient de retrouver une vie normale, sans douleur. La convalescence et la rééducation sont des étapes clés pour y parvenir.
À retenir
- L’arthrodèse lombaire est une intervention de fusion vertébrale définitive.
- Elle est proposée uniquement après l’échec d’un traitement médical complet.
- Plusieurs approches chirurgicales (postérieure, antérieure, latérale) sont possibles.
- La perte de mobilité sur un seul niveau est minime.
- Elle nécessite une hospitalisation et une période de rééducation adaptée.
- Les techniques mini-invasives modernes réduisent les risques et accélèrent la récupération.
- Le succès repose sur un bilan pré-opératoire rigoureux.
Introduction à l'arthrodèse lombaire
Face à une douleur lombaire rebelle qui résiste à tous les traitements, la médecine propose une intervention de dernière ligne. Cette procédure, l’arthrodèse lombaire, vise une stabilisation définitive.
Elle n’est jamais un premier choix. Elle intervient quand la souffrance devient un obstacle insurmontable au quotidien.
Définition et principes de base
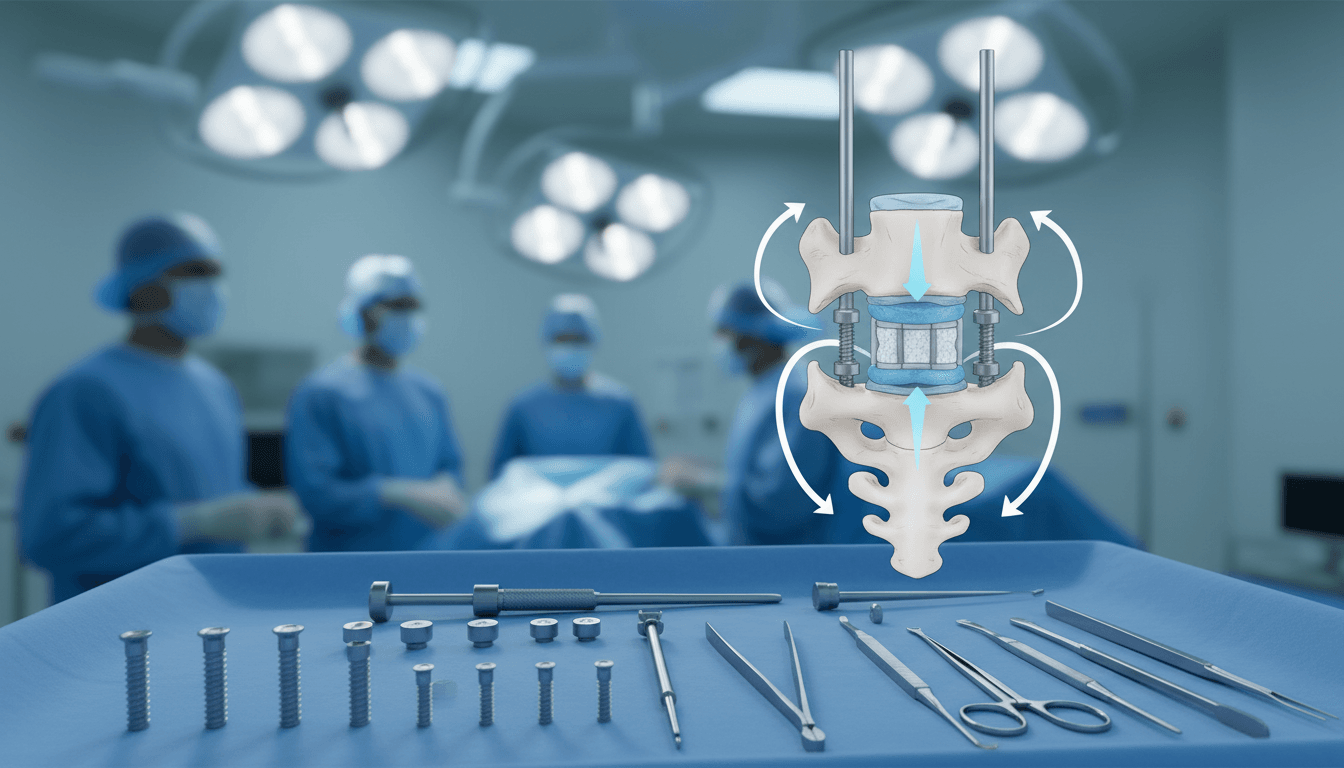
Une arthrodèse est une fusion chirurgicale. Son but est d’unir de manière permanente deux vertèbres ou plus.
Ces os sont normalement séparés par trois articulations. On trouve un disque intervertébral à l’avant et deux petites articulations postérieures.
Le principe fondamental est simple : supprimer le mouvement anormal entre deux segments vertébraux. C’est ce mouvement pathologique qui génère les douleurs intenses et chroniques.
Indications et objectifs de l'intervention
Cette opération s’adresse à des pathologies rachidiennes bien précises. Elle est la réponse à une instabilité mécanique avérée.
L’objectif thérapeutique est clair : éteindre la douleur. On vise l’élimination des lombalgies invalidantes et des sciatiques rebelles.
Elle n’est décidée qu’après l’échec complet d’un traitement conservateur bien mené. Cela inclut médicaments, kinésithérapie et infiltrations.
| Indication principale | Problème mécanique | Objectif de la fusion |
|---|---|---|
| Spondylolisthésis (glissement) | Vertèbre qui glisse vers l’avant | Bloquer le glissement et décomprimer le nerf |
| Discopathie dégénérative sévère | Disque détruit et instable | Supprimer le foyer douloureux du disque |
| Scoliose lombaire chez l’adulte | Déformation et déséquilibre | Corriger la courbure et stabiliser |
| Instabilité post-opératoire | Mobilité excessive après une première chirurgie | Apporter une stabilité définitive |
La fusion peut concerner un seul niveau vertébral ou plusieurs. La planification pré-opératoire est cruciale. Elle définit l’étendue exacte de l’arthrodèse nécessaire.
La convalescence qui suit est une phase clé. Sa durée, similaire à la durée d’hospitalisation pour une opération du canal lombaire, est adaptée à chaque patient.
Anatomie de la colonne vertébrale et pathologies associées
La colonne vertébrale, pilier central de notre corps, est une merveille d’ingénierie biologique. Sa région basse, le rachis lombaire, supporte des charges considérables.
Son bon fonctionnement repose sur l’harmonie entre ses éléments. Quand cette harmonie se rompt, la douleur s’installe.
Structure des vertèbres et articulations
Cinq vertèbres (L1 à L5) forment l’étage lombaire. Chacune possède un corps massif et un arc postérieur complexe.
Entre deux vertèbres, trois articulations assurent la stabilité et le mouvement. On trouve un disque intervertébral central et deux articulations facettaires à l’arrière.
Le disque agit comme un amortisseur. Son noyau gélatineux est encerclé par un anneau fibreux très résistant.
Les phénomènes dégénératifs et l'arthrose
L’usure est un processus naturel. Avec l’âge et les contraintes, les articulations de la colonne s’abîment.
Cette arthrose rachidienne se manifeste par plusieurs signes :
- Un pincement du disque intervertébral.
- Un durcissement de l’os (sclérose).
- L’apparition de becs osseux (ostéophytes).
- La formation de cavités dans l’os (géodes).
Cette dégénérescence peut réduire l’espace disponible. Les racines nerfs sont alors comprimées.
La douleur irradie dans la jambe. Dans certains cas avancés, l’instabilité devient sévère.
Une stabilisation chirurgicale peut alors être envisagée pour restaurer l’équilibre.
Arthrodèse lombaire : techniques chirurgicales et approches
Le risque d’infection post-opératoire peut être divisé par sept grâce à une révolution technique. Le choix de la chirurgie est donc capital.
Deux philosophies s’opposent. L’une, classique, est plus invasive. L’autre, moderne, préserve les tissus.
Chirurgie conventionnelle et voie postérieure
La voie postérieure classique utilise une large incision médiane dans le dos. Le chirurgien doit alors décrocher les muscles paravertébraux de l’os.
Cette désinsertion large crée un traumatisme important. Elle génère une zone de nécrose tissulaire. Cette dernière est propice aux infections nosocomiales.
Techniques mini-invasives et voie trans-musculaire
La technique mini-invasive change la donne. Elle utilise de petites incisions latérales.
La voie trans-musculaire permet de passer *entre* les faisceaux musculaires. Les muscles ne sont pas brûlés, mais juste écartés. Le capital musculaire est ainsi préservé.
Un système de navigation 3D guide le geste avec une précision extrême. Les vis sont positionnées en toute sécurité. Les douleurs après l’opération sont réduites.
| Aspect Technique | Chirurgie Conventionnelle | Chirurgie Mini-Invasive |
|---|---|---|
| Voie d’Abord | Incision médiane large (voie postérieure) | Petites incisions latérales |
| Impact sur les Muscles | Désinsertion large, création de nécrose | Écartement simple, préservation musculaire |
| Risque d’Infection | Plus élevé | Divisé par sept |
Le choix final de la voie d’abord relève d’une décision médicale personnalisée.
Déroulement opératoire et prise en charge
Le jour de l’intervention arrive, marqué par une procédure rigoureuse et sécurisée. Elle se déroule systématiquement sous anesthésie générale, après une consultation pré-anesthésique obligatoire.
Le patient est installé en position genu-pectorale sur un cadre spécial. Cette mise en place réduit la pression abdominale et limite les saignements.
La durée opératoire varie entre 1h30 et 3 heures. Elle dépend du nombre de niveaux à traiter et de la technique utilisée.
Procédure de stabilisation et ostéosynthèse
L’ostéosynthèse constitue la première étape fondamentale. Le chirurgien implante des vis pédiculaires par paires dans chaque vertèbre.
Il les relie ensuite avec des tiges en titane. Ce matériel crée une structure rigide et stable. Il assure une immobilisation immédiate.
Utilisation des greffes osseuses et alternatives (BMP)
La greffe osseuse représente la deuxième étape essentielle. L’os prélevé localement est recyclé et déposé sur les surfaces décortiquées.
Il stimule la fusion vertébrale définitive. Des cages intersomatiques en titane ou PEEK sont souvent insérées entre les corps vertébraux.
Une alternative innovante existe. Elle utilise des protéines morphogénétiques osseuses (BMP).
Elles sont placees dans les cages. Elles ordonnent à l’organisme de fabriquer de l’os de qualité.
En fin d’intervention, deux drains aspiratifs sont systématiquement mis en place. Ils évacuent les collections sanguines et préviennent les hématomes.
Convalescence, rééducation et retour à la mobilité
La convalescence n’est pas une attente passive. C’est un programme actif structuré autour de la rééducation.
Dès les premières heures, une prise charge rigoureuse sécurise les suites. L’objectif est clair : reprendre le contrôle de son corps.
Gestion de la douleur et interventions post-opératoires
Maîtriser la douleur est la priorité absolue. Un protocole analgésique multimodal est mis en place.
Il associe différents médicaments. Ce traitement permet une mobilisation très précoce.
Le premier lever du patient a lieu le jour même ou le lendemain. Il se fait sous assistance stricte pour prévenir les chutes.
Les drains sont retirés entre le 2ème et 3ème jour. Ce geste améliore grandement le confort.
Le rôle du kinésithérapeute dans la récupération
Le kinésithérapeute est un acteur central. Il intervient deux fois par jour dès le lendemain de l’opération.
Il enseigne les transferts sécurisés. Il initie aussi la rééducation proprioceptive essentielle.
La sortie de l’hôpital intervient généralement entre le 5ème et 6ème jour. Un livret personnalisé est alors remis.
Il détaille les exercices à domicile et les gestes à éviter. Ce guide est crucial pour la récupération.
La récupération complète demande patience et persévérance. Elle peut nécessiter jusqu’à six mois.
La conduite automobile est interdite pendant la convalescence initiale. Elle ne peut reprendre qu’après validation médicale.
Un suivi en kinésithérapie libérale optimise le renforcement musculaire. Il accélère le retour aux activités.
Risques, complications et prévention
Les complications, bien que rares, sont une réalité à connaître avant toute décision chirurgicale. Leur gravité potentielle exige une information complète.
Grâce aux progrès techniques, leur fréquence a considérablement diminué. Une surveillance attentive permet de les gérer efficacement.
Complications per-opératoires (infection, troubles neurologiques)
Pendant l’acte, un risque existe. Une brèche de l’enveloppe méningée peut survenir.
Elle provoque une fuite de liquide céphalo-rachidien. Une suture immédiate est alors nécessaire.
Une contusion des nerfs est aussi possible. Elle peut entraîner un déficit neurologique post-opératoire.
La plaie des gros vaisseaux reste exceptionnelle. Elle constitue une urgence vitale absolue.
| Type de Complication | Moment | Action Requise |
|---|---|---|
| Brèche durale (fuite LCR) | Per-opératoire | Suture immédiate |
| Contusion nerveuse | Per-opératoire | Surveillance neurologique |
| Plaie vasculaire majeure | Per-opératoire | Réparation en urgence |
| Hématome compressif | Post-opératoire immédiat | Reprise chirurgicale en urgence |
| Infection du site opératoire | Post-opératoire (précoce/tardif) | Antibiothérapie, drainage, parfois reprise |
Complications post-opératoires et leur prévention
Un hématome compressif peut survenir rapidement. Il peut causer un syndrome de la queue de cheval aigu.
Ce problème impose une reprise chirurgicale immédiate. Les drains aspiratifs limitent ce risque.
L’infection post-opératoire est redoutée. Elle est favorisée par certains terrains à risque.
Le diabète, l’obésité ou un traitement cortisoné en font partie. Une antibioprophylaxie systématique est cruciale.
Un déficit neurologique peut persister dans de rares cas. Une évaluation spécialisée est alors nécessaire.
La prévention des complications repose sur des protocoles rigoureux. Une mobilisation précoce et une hydratation suffisante sont essentielles.
Résultats attendus et impact sur la vie quotidienne
Le moment de vérité arrive enfin : comment se traduisent concrètement les résultats de cette chirurgie complexe ? Les attentes sont grandes, mais les données sont rassurantes.
Une arthrodèse lombaire bien réalisée offre une perspective de vie transformée. L’impact positif sur le quotidien est souvent spectaculaire.
Amélioration de la mobilité et réadaptation fonctionnelle
La crainte d’une raideur totale est infondée. Sur un seul niveau, la perte de mobilité est minime.
Les vertèbres fusionnées étaient déjà pathologiques et peu mobiles avant l’opération. Supprimer la douleur chronique libère en réalité une amplitude de mouvement globale.
Les segments adjacents de la colonne et les hanches compensent naturellement. Le patient retrouve une fonctionnalité satisfaisante pour ses activités quotidiennes.
Le retour progressif est encadré. Il faut respecter des délais stricts pour protéger la fusion.
| Activité | Délai de reprise conseillé | Précautions importantes |
|---|---|---|
| Tâches légères et marche | À partir de 6 semaines | Éviter les torsions du tronc |
| Travail sédentaire | 2 à 3 mois | Adapter l’ergonomie du poste |
| Sport sans impact | 3 à 4 mois | Reprise progressive uniquement |
| Port de charge lourde & sport intense | 6 mois minimum | Contrôle médical obligatoire avant |
Conseils de suivi et contrôle post-opératoire
Un suivi rigoureux garantit le succès à long terme. Le premier contrôle a lieu vers la 6ème semaine.
Il inclut un examen clinique et des radiographies. On vérifie la position du matériel et l’absence de problème précoce.
Le bilan décisif intervient à 6 mois. Des clichés dynamiques et un scanner évaluent la consolidation osseuse définitive.
Ces étapes sont cruciales. Elles confirment la solidité de la fusion et autorisent la reprise de toutes les activités.
Globalement, les études montrent entre 70% et 100% de bons résultats. Une vie sans douleur est à portée de main.
Conclusion
Pour clore cette analyse, retenons que l’acte chirurgical bien indiqué transforme des vies. L’arthrodèse lombaire est une solution définitive pour les pathologies sévères du rachis.
Cette intervention cible uniquement les niveaux vertébraux malades. Une décision éclairée est fondamentale.
Dans certains cas, ne pas opérer quand c’est nécessaire conduit à l’échec. Une reprise est alors plus complexe.
Le choix d’un chirurgien expérimenté est déterminant. Une prise charge multidisciplinaire optimise le parcours.
Les techniques modernes ont révolutionné les traitements. La colonne retrouve sa stabilité et la douleur s’éteint.
Cette procédure peut être réalisée par différentes voies. Les résultats sont excellents lorsque l’indication est rigoureuse.
Une vie sans douleur est à portée de main. Faites confiance à une équipe compétente pour vous guider.
FAQ
Quelle est la technique chirurgicale la plus courante pour une arthrodèse ?
La technique conventionnelle, dite voie postérieure, reste très utilisée. Le chirurgien réalise une incision dans le dos pour accéder aux vertèbres. Il place ensuite du matériel de fixation, comme des vis, et une greffe osseuse pour souder définitivement les segments. Cette intervention se déroule toujours sous anesthésie générale.
Combien de temps dure la récupération après cette chirurgie du dos ?
La récupération est progressive. La reprise de la marche se fait rapidement, mais le port de charge lourde est interdit pendant plusieurs mois. Une rééducation active avec un kinésithérapeute est cruciale pour retrouver une bonne mobilité. Un contrôle clinique et radiologique est programmé pour suivre la consolidation.
Quels sont les principaux risques liés à cette opération de la colonne ?
Comme toute chirurgie lourde, des complications peuvent survenir. Le risque d’infection existe, bien que des protocoles stricts le minimisent. D’autres problèmes potentiels incluent un hématome, des lésions des nerfs, ou une non-consolidation de l’os. Une prise charge post-opératoire rigoureuse permet de les prévenir et de les traiter précocement.
L’opération garantit-elle la disparition totale des douleurs dorsales ?
L’objectif principal est de supprimer la douleur instable provenant du mouvement anormal entre deux vertèbres. La majorité des patients voient une amélioration très nette de leurs douleurs. Cependant, d’autres sources de gêne, comme l’arthrose sur d’autres niveaux de la colonne vertébrale, peuvent persister et nécessiter des traitements adaptés.
Que se passe-t-il si la fusion entre les os ne se fait pas ?
Ce cas, appelé pseudarthrose, est une complication possible. La consolidation osseuse peut échouer, souvent liée au tabagisme ou à des problèmes de vascularisation. Si la douleur persiste, une reprise chirurgicale peut être envisagée. Le chirurgien peut alors utiliser des facteurs de croissance osseuse (BMP) pour stimuler la fusion.