Table des matières
ToggleEt si votre douleur au genou n’était pas une simple tendinite, mais le signe d’une lésion bien plus insidieuse qui menace votre passion pour la course à pied ?
Cette affection, souvent méconnue, se classe tristement parmi les deux blessures les plus fréquentes chez les coureurs. Les chiffres sont alarmants !
Les statistiques révèlent une prévalence plus élevée chez les femmes. En effet, 62% des cas les concernent, contre seulement 38% pour les hommes. Cette pathologie touche particulièrement les adeptes du sied et du sport d’endurance en raison de la répétition incessante du mouvement.
Cette gêne localisée sur le côté externe de l’articulation n’est pas une fatalité. Avec les bons réflexes et une prise en charge adaptée, vous pouvez la vaincre et retrouver votre liberté. Ne laissez pas ce problème compromettre vos objectifs. Agissez dès les premiers signes, comme une douleur du genou liée au sport, pour protéger votre santé.
Comprendre les mécanismes de ce syndrome essuie-glace est la première étape indispensable. Notre guide complet vous offre toutes les clés : du diagnostic précis au traitement, de la rééducation à la reprise sécurisée.
Points clés à retenir
- Cette lésion est la deuxième plus fréquente chez les coureurs.
- Les femmes sont plus touchées (62% des cas) que les hommes.
- La douleur se situe sur la face externe du genou.
- Elle n’est pas une fatalité et se soigne efficacement.
- Une prise en charge précoce et adaptée est cruciale.
- La prévention ciblée permet d’éviter les récidives.
- Un guide actionnable vous attend pour retrouver vos performances.
Introduction au syndrome de l'essui glace
L’incidence de cette blessure a presque doublé depuis les années 90, sonnant l’alarme pour les pratiquants d’endurance !
Connue aussi sous le nom de syndrome de la bandelette ilio-tibiale ou de tendinite du fascia-lata, cette affection frappe principalement les sportifs. Elle est particulièrement fréquente chez les coureurs à pied, sur route comme en trail.
Présentation générale et enjeux
Le mécanisme est un conflit. Une structure tendineuse frotte de manière répétée contre une saillie osseuse au niveau du genou. Cela crée une inflammation aiguë sur sa face externe.
Cette pathologie ne cible pas que l’élite. Les amateurs qui augmentent trop vite leur volume d’entraînement sont aussi très exposés. Cyclistes et trailers sont également concernés.
L’enjeu est majeur. Non traitée, cette douleur peut devenir chronique. Elle force alors à un arrêt prolongé de toute activité physique.
La bonne nouvelle ? Cette pathologie se soigne et se prévient. Comprendre son fonctionnement est votre première ligne de défense. Agissez dès les premiers signes pour protéger votre sport favori.
Comprendre la physiopathologie et l'anatomie
Au cœur de cette douleur latérale se cache un mécanisme anatomique précis qu’il faut décrypter.
Savoir comment fonctionne votre genou est la clé pour agir efficacement contre cette gêne tenace.
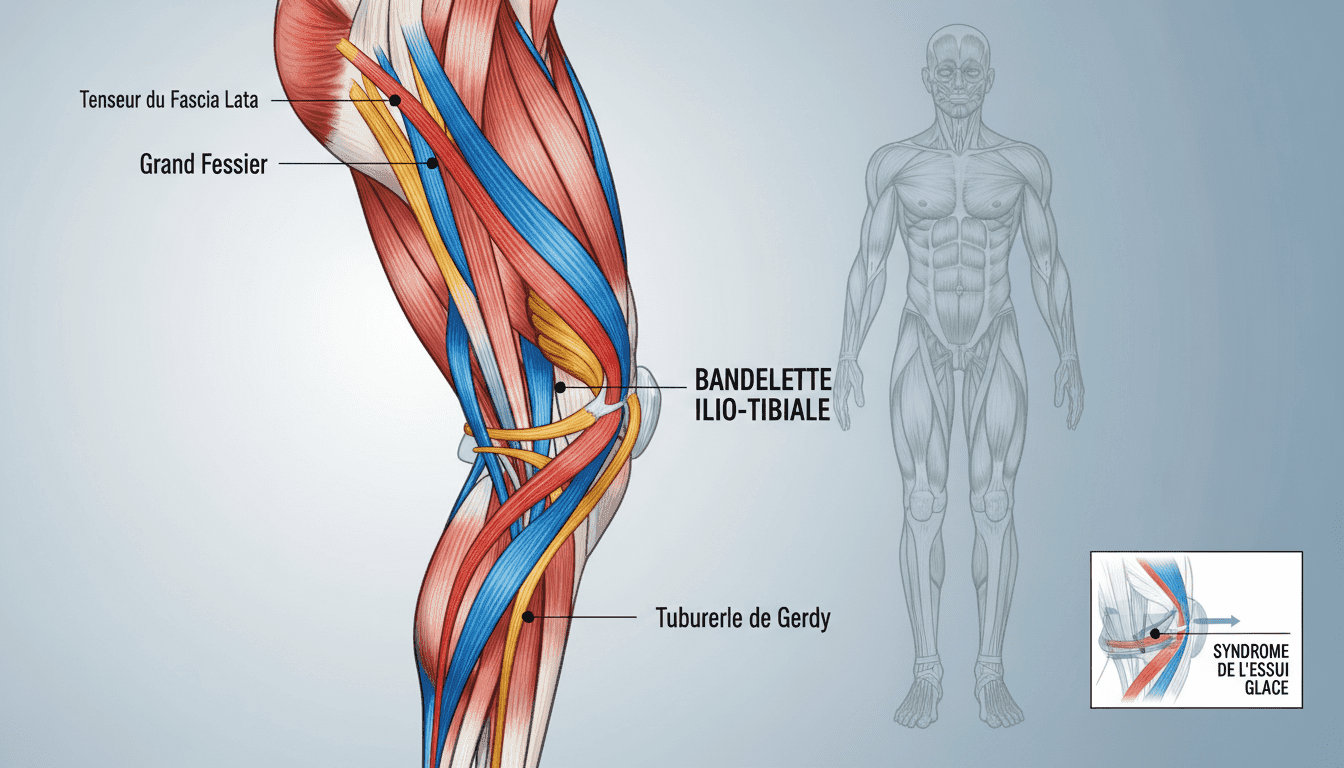
Anatomie de la bandelette ilio-tibiale
La bandelette ilio-tibiale constitue une structure anatomique essentielle. Cette bande fibreuse puissante s’étend de la hanche jusqu’au tibia.
Elle longe toute la face externe de la cuisse. Cette bandelette relie stratégiquement les muscles fessiers et le tenseur du fascia lata.
Son rôle principal ? Stabiliser l’articulation du genou lors de chaque flexion, notamment pendant la course ou la marche.
Mécanismes de friction et inflammation
Le drame se joue au niveau du condyle fémoral externe. À chaque mouvement, la bandelette glisse d’avant en arrière sur cette saillie osseuse.
Ce frottement répétitif, des milliers de fois par heure de course, crée une irritation mécanique intense. C’est là que l’inflammation apparaît !
L’analogie avec un essuie-glace est parlante. La bandelette frotte sans cesse comme une lame sur un pare-brise.
Deux théories s’affrontent : compression ou friction de la bandelette ilio-tibiale. Le résultat est identique : une douleur aiguë sur le côté du genou.
Cette inflammation est le signal d’alarme d’une surcharge mécanique. Ne l’ignorez pas !
Causes et facteurs de risque
Plusieurs facteurs, souvent négligés, peuvent déclencher cette inflammation douloureuse de la bandelette ilio-tibiale. Cette affection n’apparaît jamais par hasard ! Elle résulte généralement d’une combinaison de mauvaises pratiques et de vulnérabilités individuelles.
Surentraînement et pratiques inadéquates
Le surentraînement est la cause numéro un. Augmenter son kilométrage trop vite, courir trop longtemps sans récupération, c’est le cocktail explosif !
Négliger la règle des 10% d’augmentation hebdomadaire expose le genou à un stress mécanique insupportable. Votre corps a besoin de temps pour s’adapter.
Les chaussures inadaptées ou usées aggravent le risque. Un amorti dégradé ou un manque de stabilité modifie la foulée. Cela génère des contraintes anormales sur la face externe du genou.
Facteurs biomécaniques et environnementaux
Les particularités morphologiques du pied jouent un rôle clé. Un pied creux, plat ou tourné vers l’intérieur désaxe l’alignement jambe-genou-bassin.
Cette mauvaise posture surcharge la bandelette à chaque impact. Les douleurs apparaissent alors rapidement.
Courir toujours sur le même côté d’une route en pente use le genou de manière asymétrique. Les descentes techniques et les surfaces dures accentuent aussi le frottement.
La faiblesse musculaire des fessiers et des abducteurs de hanche laisse le genou sans protection. Des antécédents de blessure mal soignée complètent ce tableau risqué. Ces pathologies doivent être prises au sérieux pour tout sport d’endurance.
Symptômes et diagnostic du syndrome de l'essui glace
Une douleur précise et lancinante sur le côté externe du genou signale souvent le début du problème. Reconnaître ces signes est crucial pour agir vite !
Signes cliniques caractéristiques
Le signal d’alarme est une douleur très localisée sur la face externe du genou. Elle apparaît typiquement après quelques kilomètres de course.
Cette sensation est décrite comme une brûlure ou un blocage aigu. Elle s’intensifie dans les descentes et disparaît au repos.
Sans traitement, cette douleur survient de plus en plus tôt. Elle peut même irradier vers la hanche et gêner la marche.
Ne laissez pas la situation dégénérer ! Un diagnostic précoce stoppe cette progression alarmante.
Tests cliniques : Noble et Renne
Le diagnostic repose sur un examen simple. Deux tests dynamiques confirment le syndrome essuie-glace avec certitude.
Le test de Noble consiste à appuyer sur le condyle externe du genou pendant sa flexion. Le test de Renne reproduit le mouvement de course en appui sur une jambe.
Les deux provoquent la douleur caractéristique entre 30 et 40 degrés de flexion. C’est la signature du frottement anormal !
Ces tests sont si fiables que les examens d’imagerie sont rarement utiles. Ils ne sont nécessaires qu’en cas de suspicion de blessure osseuse.
Agissez dès les premiers signes. Votre genou vous envoie un message clair : écoutez-le !
Traitement en phase aiguë et gestion de la douleur
Votre premier réflexe face à cette inflammation latérale doit être clair : calmer le feu. Cette étape initiale du traitement est décisive pour stopper l’irritation et éviter une aggravation.
Repos, glace et soins anti-inflammatoires
Le repos sportif est la première mesure impérative. Suspendez toute activité qui provoque une gêne au genou pendant deux à trois semaines. Cette pause stratégique protège vos tissus.
L’application de glace devient votre alliée quotidienne. Appliquez-la enveloppée dans un linge, 15 à 20 minutes plusieurs fois par jour. Cette cryothérapie réduit efficacement l’inflammation.
Les soins locaux, comme des pommades anti-inflammatoires, peuvent aider. Mais retenez cette règle absolue : avec ce syndrome, la douleur n’est jamais acceptable pendant l’exercice, ni une heure après !
Maintenez votre endurance avec des sports portés comme la natation. Une prise charge précoce fait toute la différence. Agissez vite pour un temps de guérison court et complet.
Rééducation et stratégies de réadaptation
Après avoir calmé l’inflammation, le véritable travail de reconstruction démarre. Cette rééducation est la clé pour corriger les déséquilibres à l’origine de votre douleur au genou. Ne la négligez pas !
L’objectif est de renforcer les muscles stabilisateurs et de rétablir une posture saine. Consultez un spécialiste en cas de mal aux genoux sport persistant.
Exercices de renforcement musculaire ciblé
Le renforcement musculaire cible les hanches, les fessiers et les cuisses. Un kinésithérapeute vous guidera vers les bons mouvements.
Un programme en plusieurs phases garantit une progression sûre. Voici un plan type structuré en séances régulières.
| Phase | Objectif | Exercices clés |
|---|---|---|
| 1. Fondation | Réveil musculaire sans charge | Pont à 2 jambes, squat élastique |
| 2. Stabilisation | Améliorer l’équilibre unipodal | Pont à 1 jambe, fentes marchées |
| 3. Renforcement | Augmenter la force et la résistance | Bulgarian split squat, deadlift unipodal |
| 4. Dynamisme | Préparer aux impacts de la course | Hip thrust 1 jambe, sauts latéraux |
Étirements et mobilisation articulaire
Avant chaque effort, mobilisez vos chevilles et hanches. Des mouvements comme le « World’s greatest stretch » préparent la bandelette.
Terminez vos séances par des étirements profonds. Ciblez les chaînes musculaires antérieure et postérieure pour une souplesse durable.
Cette routine est non négociable ! Elle prévient les raideurs et les récidives.
Pour une approche globale, un ostéopathe peut rééquilibrer votre bassin et vos appuis. Une correction posturale complète votre guérison.
Conseils pour une reprise progressive de l'activité sportive
La reprise sportive exige une stratégie précise pour éviter toute rechute douloureuse. Toute précipitation vous ramènera directement à la case départ !
Avant de rechausser vos baskets, validez des pré-requis stricts. La douleur doit avoir disparu à la marche et dans les escaliers.
Vous devez aussi tolérer les activités sans impact, comme la natation. Ces conditions garantissent votre sécurité.
Planification de la reprise de la course à pied
Les premières sorties restent courtes et contrôlées. La semaine 1, prévoyez seulement 2 à 3 footings de 20 à 30 minutes.
Choisissez un terrain souple et plat. Maintenez une allure d’endurance fondamentale, sans fractionné.
La règle des 10% devient votre loi absolue ! N’augmentez jamais votre volume d’entraînement de plus de 10% par semaine.
Cette progression méthodique protège votre genou d’une surcharge mécanique. Elle est cruciale pour une reprise durable de la course à pied.
Dans certains cas, un protocole de fractionné thérapeutique facilite le retour. Alternez marche et course, par exemple 1 minute de chaque.
Progresser ainsi sur plusieurs semaines permet d’atteindre 30 minutes de course continue. C’est une méthode validée.
Optimisez votre technique pour réduire les contraintes. Augmentez votre cadence en raccourcissant la foulée.
Diminuez le bruit d’impact au sol. Ces ajustements biomécaniques protègent efficacement l’extérieur du genou.
Un kinésithérapeute du sport peut vous accompagner. Il adapte votre programme selon l’évolution de votre guérison.
Pour un guide complet sur les étapes, consultez notre ressource pour reprendre la course à pied après un syndrome de. Écoutez votre corps et agissez sans délai !
Prévention et exercices pour éviter la récidive
Votre victoire sur la douleur latérale ne marque pas la fin du combat, mais le début d’une nouvelle discipline essentielle. La prévention est votre meilleure assurance contre un retour de cette blessure insidieuse.
Échauffements et techniques de prévention
Ne négligez plus jamais l’échauffement ! Ce rituel devient non négociable avant toutes vos séances. Mobilisez vos chevilles et hanches. Activez vos fessiers avec des exercices ciblés.
Cette phase prépare votre bandelette ilio-tibiale aux chocs. Elle prévient l’apparition de nouvelles inflammations.
Surveillez aussi l’état de vos chaussures. Une semelle usée modifie votre appui et désaxe votre pied. Changez-les régulièrement !
Programme de renforcement et d'étirements réguliers
Maintenez un programme à vie. Deux à trois séances hebdomadaires de renforcement suffisent. Ciblez le moyen fessier et le gainage latéral.
Ces muscles stabilisateurs sont votre rempart. Ils protègent votre genou durant chaque entraînement.
Les étirements post-effort sont tout aussi cruciaux. Étirez la chaîne postérieure et la bandelette ilio-tibiale. Cette routine maintient une souplesse essentielle et évite les tensions.
Dans certains cas, un suivi avec un kinésithérapeute du sport est sage. Il affine votre programme et détecte les déséquilibres à temps. Ne laissez pas cette pathologie ressurgir !
Conclusion
Cette affection du genou n’est pas une sentence sans appel pour votre passion sportive. Une prise en charge précoce et un traitement adapté vous permettent de retrouver une pratique complète.
Écoutez les signaux ! Une douleur sur le côté externe est un avertissement clair. Agissez immédiatement pour éviter que l’inflammation ne s’installe.
Le protocole en deux phases – calmer le feu puis reconstruire – est une voie validée. Votre santé articulaire en dépend. La prévention rigoureuse devient ensuite votre responsabilité permanente.
Ne sous-estimez jamais une gêne légère. Pour comprendre ce syndrome en profondeur et adopter les bons réflexes, consultez notre guide complet sur le syndrome de. Votre retour à la performance est à portée de main !
FAQ
Qu’est-ce qui cause réellement cette douleur sur le côté externe du genou ?
Cette blessure, souvent liée à la course à pied, résulte d’une friction excessive de la bandelette ilio-tibiale contre l’os du genou. Les causes principales sont un surentraînement, une augmentation trop rapide du volume de marche ou de course, et des chaussures inadaptées. Des facteurs biomécaniques comme une faiblesse musculaire ou un déséquilibre postural aggravent le problème.
Comment puis-je être sûr que c’est bien le syndrome de l’essuie-glace et pas une autre pathologie ?
Le diagnostic repose sur des signes cliniques précis. La douleur est localisée sur la face externe du genou, souvent après un temps d’effort constant. Un professionnel de santé effectuera des tests cliniques spécifiques, comme le test de Noble, qui reproduit la douleur par pression. Une échographie peut confirmer l’inflammation.
Que faire immédiatement en cas de douleur aiguë ?
La première étape est d’appliquer le protocole RGC : Repos relatif, application de glace sur la zone douloureuse, et Compression. Il faut immédiatement cesser l’activité responsable. Consulter un médecin ou un ostéopathe spécialisé est crucial pour établir un plan de traitement et éviter l’aggravation de la blessure.
Combien de temps dure généralement cette pathologie et quand puis-je reprendre le sport ?
La durée dépend de la sévérité et de la rapidité de la prise charge. Avec un traitement adapté (repos, rééducation), les symptômes peuvent s’améliorer en quelques semaines. La reprise de la course pied doit être extrêmement progressive, souvent après 4 à 8 semaines, en suivant un plan structuré pour éviter la récidive.
Quels exercices de rééducation sont les plus efficaces pour guérir et prévenir ?
La rééducation se focalise sur le renforcement musculaire des fessiers et des abducteurs de hanche pour stabiliser le bassin. Des étirements doux de la bandelette ilio-tibiale et des muscles environnants sont essentiels. Un kinésithérapeute peut prescrire des exercices spécifiques de gainage et de contrôle moteur, base d’un programme de prévention solide.
Puis-je pratiquer d’autres sports pendant la convalescence ?
Oui, c’est recommandé pour maintenir la condition physique sans stresser la bandelette. La natation (sans palmes), le vélo (si indolore) avec une selle haute, ou l’aquajogging sont d’excellentes alternatives. Ces activités en décharge permettent de poursuivre l’entraînement cardiovasculaire tout en respectant la phase de guérison.
Comment choisir mes chaussures de course pour éviter cette blessure à l’avenir ?
Le choix des chaussures est capital. Faites analyser votre foulée par un professionnel dans un magasin spécialisé. Privilégiez des modèles offrant un bon soutien et une stabilité, surtout si vous avez une tendance à la pronation. Renouvelez-les régulièrement, car l’amortissement usé modifie la biomécanique et favorise les pathologies de surcharge comme celle-ci.