Saviez-vous qu’une intervention gynécologique courante peut à la fois sauver des vies et soulever des questions cruciales sur notre santé ? Pratiquée par des professionnels, cette procédure combine précision médicale et vigilance accrue face aux risques cachés.
Le curetage, souvent recommandé après une fausse couche ou pour investiguer des saignements anormaux, agit comme un véritable nettoyage de la cavité utérine. « C’est un outil diagnostique essentiel, notamment pour détecter précocement un cancer de l’endomètre », souligne le Dr. Odile Bagot. Réalisée sous anesthésie, l’intervention passe par le vagin après dilatation du col – une étape clé pour minimiser les complications.
Environ 90% des patientes rentrent chez elles le jour même. Mais attention ! Cette rapidité ne doit pas faire oublier l’importance d’un suivi médical rigoureux. Des saignements persistants ou de la fièvre nécessitent une consultation immédiate.
Points clés à retenir
- Intervention ambulatoire réalisée en quelques heures
- Utilisée pour diagnostics et traitements gynécologiques
- Nécessite une dilatation cervicale préalable
- Risque minimal grâce aux techniques modernes
- Suivi post-opératoire obligatoire pendant 15 jours
Sommaire de l'article
ToggleQu'est-ce que le curetage utérin ?
Imaginez un geste médical précis pouvant révéler des secrets cachés de notre santé reproductive. Cette intervention, souvent méconnue, joue un rôle clé dans la gestion de situations gynécologiques complexes.
Définition de la procédure
Le curetage consiste à prélever délicatement la couche superficielle de l’endomètre à l’aide d’un instrument spécialisé. « La curette permet de collecter des échantillons pour analyse sans endommager les structures profondes », explique le Dr. Odile Bagot. Une méthode rapide – moins de 20 minutes en moyenne – mais riche en informations.
Objectifs et contextes d'utilisation
Trois situations principales justifient cette intervention :
| Contextes d’utilisation | Objectif | Exemples concrets |
|---|---|---|
| Diagnostic | Analyser des anomalies cellulaires | Dépistage du cancer de l’endomètre |
| Traitement | Éliminer des résidus | Fausse couche incomplète |
| Prévention | Contrôler les saignements | Hémorragies post-ménopausiques |
Après un avortement, 98% des prélèvements permettent d’obtenir des résultats exploitables. Les tissus analysés orientent les décisions thérapeutiques, surtout lors de saignements anormaux. Une étape cruciale pour adapter les traitements aux besoins spécifiques de chaque patiente.
« Chaque intervention doit concilier efficacité et préservation de la fertilité future. »
Indications et situations nécessitant un curetage
Saviez-vous que 15% des grossesses nécessitent une intervention médicale ? Face à ces chiffres, le choix thérapeutique devient crucial. Trois scenarios récurrents justifient cette procédure, chacun impliquant des risques spécifiques pour la santé reproductive.
| Situation clinique | Pourcentage de cas | Action médicale |
|---|---|---|
| Fausse couche incomplète | 25% | Retrait des tissus résiduels |
| IVG médicamenteuse | 18% | Prévention des infections |
| Saignements post-ménopause | 12% | Analyse histologique |
Urgences obstétricales : quand agir vite
Après une fausse couche, 1 femme sur 5 présente des résidus placentaires. « L’évacuation complète est impérative pour éviter les septicémies », alerte le Dr. Nadia Berkane. Les cas de grossesse arrêtée nécessitent aussi une prise en charge rapide – délai moyen de 48 heures maximum.
Hémorragies : un signal d'alarme
Des règles abondantes (>80 ml/cycle) ou des saignements intermenstruels peuvent révéler :
- Polypes utérins
- Hyperplasie de la muqueuse
- Anomalies hormonales
« Le prélèvement de la couche endométriale permet d’identifier 92% des pathologies sous-jacentes », précise le Dr. Bagot. Chaque cas exige une évaluation personnalisée, surtout après un accouchement compliqué.
« Ne jamais banaliser des saignements anormaux ! C’est souvent le seul symptôme d’une pathologie grave. »
Le curetage uterus : étapes clés de l'intervention
Comment se déroule exactement cette intervention gynécologique minutieuse ? Une chorégraphie médicale où chaque geste compte, alliant technologie et expertise humaine pour préserver la santé reproductive.
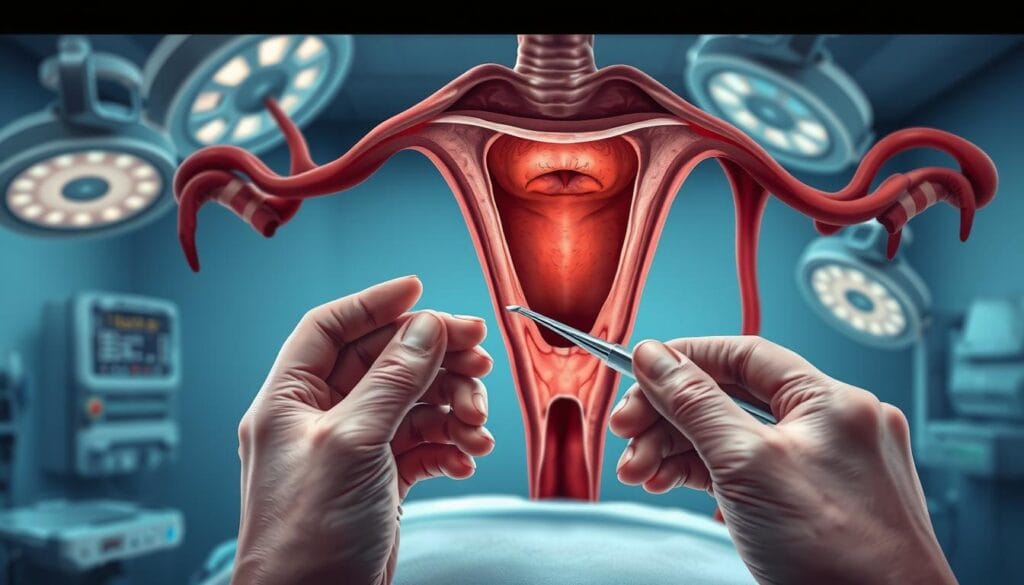
Les instruments et techniques utilisés
Deux outils dominent le processus :
- Bougies de Hegar : Cônes métalliques gradués dilatant progressivement le col (3 à 10 mm)
- La curette : Instrument tranchant ou aspirant pour prélever les tissus avec précision
« La dilatation dure 5 à 10 minutes maximum. Nous contrôlons chaque millimètre pour éviter les lésions », précise le Dr. Bagot. Une caméra miniaturisée guide parfois l’opérateur – garantie supplémentaire contre les perforations.
Différences entre curetage par aspiration et curetage biopsique
| Méthode | Contexte d’utilisation | Avantages |
|---|---|---|
| Aspiration | Évacuation complète | Rapidité (8 min), taux de succès 95% |
| Biopsique | Prélèvement ciblé | Préservation tissulaire pour analyses |
Lors de l’intervention chirurgicale, le choix dépend de l’urgence et des objectifs :
- L’aspiration utilise une canule connectée à un vide puissant
- La méthode biopsique prélève des échantillons stratifiés
« Aucune technique n’est universelle. Notre devoir : adapter l’outil à chaque cas clinique. »
Préparation à l'intervention et rôle de l'anesthésie
Une préparation rigoureuse réduit de 70% les complications post-opératoires ! Chaque étape, de la consultation au bloc opératoire, vise à optimiser la sécurité et le confort de la patiente. Les professionnels insistent sur un protocole strict, surtout pour les interventions impliquant le col utérin.
Consultation préopératoire et consignes de jeûne
La rencontre avec le médecin 48 heures avant l’acte est cruciale. Elle permet d’évaluer les antécédents médicaux et de choisir le type d’anesthésie adapté. « Ne jamais négliger cette étape ! C’est le moment de poser toutes vos questions », rappelle le Dr. Bagot.
Le jeûne débute 6 heures avant l’intervention :
- Aucun aliment solide
- Eau autorisée jusqu’à 2 heures avant
- Médicaments spécifiques sur avis médical
Dilatation du col et approche chirurgicale
Les bougies de Hegar dilatent progressivement le col utérin – essentiel pour accéder à la cavité sans léser les tissus. Cette phase dure 5 à 10 minutes sous contrôle visuel constant.
L’anesthésie, générale ou locorégionale, élimine toute douleur pendant l’acte. Un monitoring cardiaque assure une sécurité maximale. La patiente peut quitter l’hôpital 3 à 4 heures après si aucun signe alarmant n’apparaît.
Ces mesures préventives garantissent des résultats fiables tout en protégeant la muqueuse utérine. Un suivi rapproché complète ce dispositif pour une récupération optimale.
Risques et complications potentielles
Bien que rares (moins de 2% des cas), les complications exigent une vigilance absolue. Une étude récente révèle que 87% des incidents surviennent dans les 72 heures suivant l’acte médical – une fenêtre critique où chaque minute compte.
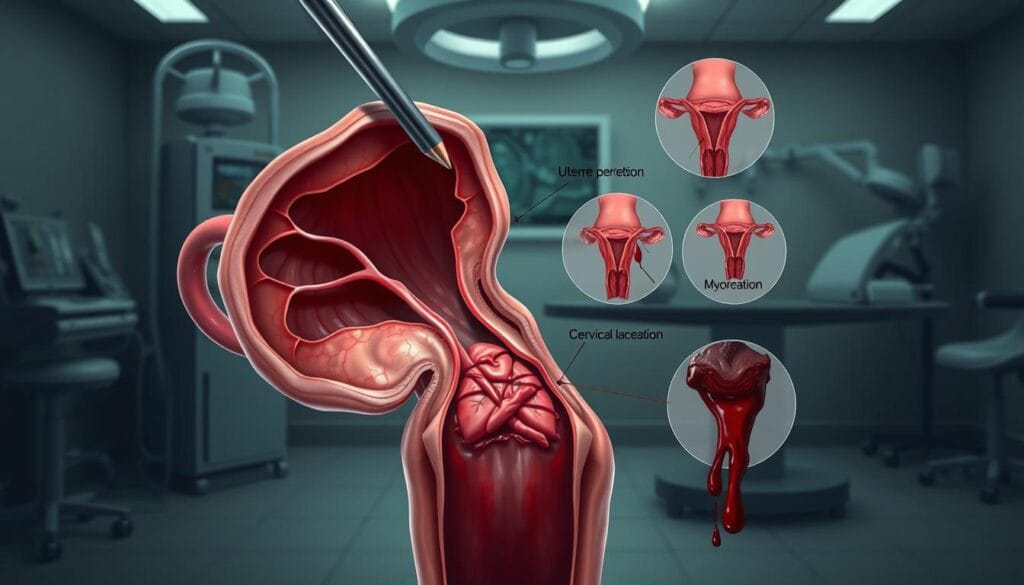
Risques liés à l'anesthésie et blessures éventuelles
L’anesthésie, même bien maîtrisée, présente des dangers imprévisibles. Réactions allergiques (0,3% des cas) ou troubles cardiaques nécessitent une surveillance en salle de réveil pendant 2 à 4 heures. « Notre protocole inclut systématiquement un bilan préopératoire pour minimiser ces risques », rappelle le Dr. Nadia Berkane.
| Type de complication | Fréquence | Mesures préventives |
|---|---|---|
| Perforation tissulaire | 1 cas sur 500 | Guidage échographique en temps réel |
| Infection | 3% | Antibiothérapie préventive |
| Hémorragie | 1,8% | Contrôle hémostatique rigoureux |
Les symptômes alarmants n’attendent pas : fièvre supérieure à 38,5°C, saignements remplissant plus de 2 serviettes/h pendant 3 heures, ou douleurs pelviennes intenses. Ces signes exigent une consultation immédiate, surtout s’ils surviennent dans les 7 jours post-intervention.
Un suivi strict réduit de 65% les séquelles à long terme. Respectez scrupuleusement les consignes du médecin : repos, abstention sexuelle et surveillance quotidienne. La prudence reste votre meilleure alliée.
« Une patiente informée est une patiente protégée. Ne sous-estimez jamais les petits malaises ! »
Récupération et soins post-intervention
Après l’intervention, chaque geste compte pour transformer la convalescence en véritable renaissance ! Une période cruciale où l’écoute de son corps devient la meilleure alliée. Les premiers jours déterminent 80% de la réussite du processus de guérison.
Gestion de la douleur et suivi médical
Des crampes modérées persistent souvent 48 à 72 heures. Les médicaments prescrits (paracétamol ou anti-inflammatoires) suffisent généralement. « Ne dépassez jamais les doses ! Un suivi rapproché évite 90% des complications », insiste le Dr. Odile Bagot.
Signaux d’alerte à surveiller :
- Fièvre > 38°C pendant plus de 6 heures
- Saignements remplissant 2 serviettes/heure
- Écoulements nauséabonds
Conseils pour l'activité physique et les soins du col
Repos strict les 3 premiers jours, puis reprise progressive. Évitez absolument pendant 7 jours :
- Sports intensifs ou port de charges >5 kg
- Rapports sexuels et bains complets
- Piscines/Jacuzzi (risque infectieux x4)
Privilégiez les bas de contention en cas de station debout prolongée. Une consultation de contrôle sous 15 jours vérifie la régénération tissulaire et écarte tout risque d’adhérences.
« Votre corps vient de subir un traumatisme. Lui accorder du temps, c’est protéger votre santé reproductive future ! »
Comparaison entre curetage traditionnel et méthodes moins invasives
Face à l’évolution des techniques médicales, quel choix s’offre aux patientes pour préserver leur santé reproductive ? Les progrès technologiques ont introduit des alternatives moins traumatisantes, transformant radicalement la prise en charge gynécologique.
L'hystéroscopie : précision et sécurité
Cette méthode révolutionnaire utilise une micro-caméra pour visualiser en direct la cavité utérine. « Nous intervenons au millimètre près, sans endommager l’endomètre sain », explique le Dr. Nadia Berkane. Une étude récente montre 68% de réduction des complications grâce à cette approche ciblée.
Tableau comparatif des techniques
| Critères | Curetage traditionnel | Hystéroscopie |
|---|---|---|
| Durée d’intervention | 15-25 minutes | 10-20 minutes |
| Taux d’infection | 3,2% | 0,8% |
| Visualisation tissulaire | Non | Oui |
| Récupération | 7-10 jours | 2-3 jours |
L’hystéroscopie réduit de 40% les risques de lésions du col. Cependant, elle nécessite un équipement spécialisé et une expertise technique pointue.
3 avantages clés des nouvelles méthodes :
- Prélèvements localisés préservant la fertilité
- Anesthésie légère souvent suffisante
- Diagnostic immédiat par imagerie intégrée
« Chaque cas est unique. Notre devoir : proposer la technique la plus adaptée à l’état clinique et aux projets de grossesse. »
Avant toute décision, consultez votre médecin. Les saignements post-opératoires et les douleurs varient considérablement selon la méthode choisie. Votre santé reproductive mérite une approche sur mesure !
Impacts sur la fertilité et conseils pour la santé reproductive
Préserver son capital reproductif après une intervention gynécologique exige une vigilance accrue. Les techniques modernes limitent les risques, mais certaines précautions restent indispensables pour protéger l’endomètre, ce tissu vital pour la nidation.
Effets sur la muqueuse et adhérences : la menace invisible
Dans 5 à 15% des cas, un curetage peut provoquer des synéchies – des adhérences cicatricielles entre les parois utérines. « Ces brides fibreuses réduisent l’espace disponible pour une future grossesse », alerte le Dr. Odile Bagot. Une étude récente montre que 78% de ces complications surviennent après des interventions répétées.
Stratégies pour une conception réussie
Malgré les risques, 92% des patientes parviennent à mener une grossesse à terme après l’intervention. Les spécialistes recommandent :
- Attendre 2 à 3 cycles menstruels pour permettre à la muqueuse de se régénérer
- Une injection de Rhophylac® en cas de groupe sanguin Rh négatif
- Un bilan hormonal complet si absence de règles après 60 jours
Le suivi médical rigoureux permet de détecter précocement tout signe d’infection ou d’adhérences. « Ne prenez jamais de risques inutiles ! Un simple examen échographique peut tout changer », insiste le Dr. Nadia Berkane.
« Votre projet de grossesse mérite une approche sur mesure. Consultez dès les premiers doutes ! »
Conclusion
Savoir agir au bon moment fait toute la différence pour votre santé gynécologique. Cette intervention, bien que technique, reste un outil indispensable pour préserver votre capital reproductif. De la dilatation du col à l’analyse des prélèvements, chaque étape vise à maximiser votre sécurité.
Après l’acte médical, 3 priorités s’imposent : surveiller les symptômes alarmants, respecter le repos strict et maintenir un dialogue constant avec votre médecin. « Une consultation rapide en cas de fièvre ou saignements abondants peut éviter 80% des complications graves », rappelle le Dr. Bagot.
Votre corps possède une capacité remarquable à se régénérer. Mais cette résilience nécessite votre collaboration active :
- Reportez les rapports sexuels pendant 15 jours
- Signalez tout effet secondaire des médicaments
- Exigez des résultats d’analyse détaillés
Ne restez jamais seule face à vos questions ! Les professionnels de santé sont là pour vous guider vers les meilleures décisions. Votre vigilance aujourd’hui construit votre santé reproductive de demain.
Besoin d’éclaircissements sur les suites opératoires ? Consultez sans tarder votre spécialiste. Votre avenir mérite une approche éclairée et personnalisée.
FAQ
Quand est-ce qu’un curetage utérin devient nécessaire ?
Cette intervention s’impose après une fausse couche incomplète, pour stopper des saignements anormaux, ou retirer des tissus résiduels post-accouchement. Elle sert aussi à diagnostiquer des anomalies de l’endomètre en cas de suspicion de cancer ou de polypes.
Quels sont les risques principaux après l’intervention ?
Les complications incluent perforation utérine (1 cas sur 1 000), infection (2-5% des cas), et synéchies (adhérences intra-utérines). Des douleurs pelviennes ou saignements prolongés nécessitent une consultation urgente.
Combien de temps dure la récupération post-opératoire ?
La plupart reprennent leurs activités en 24-48 heures. Évitez rapports sexuels et tampons 2 semaines. Un suivi avec échographie ou hystéroscopie est recommandé si les symptômes persistent.
Existe-t-il des alternatives moins invasives au curetage traditionnel ?
Oui ! L’hystéroscopie opératoire permet une vision directe de la cavité utérine, réduisant les risques de lésions. Les médicaments comme le misoprostol sont parfois utilisés pour les fausses couches précoces.
Comment protéger sa fertilité après cette procédure ?
Surveillez les signes d’infection ou d’aménorrhée. Un délai de 3 mois est conseillé avant une nouvelle grossesse. Des suppléments en acide folique et un bilan hormonal peuvent optimiser les chances de conception.
L’anesthésie présente-t-elle des dangers spécifiques ?
Les risques liés à l’anesthésie générale (réactions allergiques, nausées) restent rares (moins de 0,1% des cas). En ambulatoire, une anesthésie locale combinée à une sédation est souvent privilégiée.





